|
|
· Répartition des types de maltraitance selon les sources ODAS
· " Allo enfance maltraitée " (ou le " 119 "), qui est le service national d'accueil téléphonique pour l'enfance maltraitée crée par la loi n°89-487 du 10 Juillet 1989 relative à la prévention des mauvais traitements à l'égard des mineurs et à la protection de l'enfance, a reçu 2.171.000 appels en 1999. Le service a traité 710.000 appels. La loi du 10 Juillet 1989, les campagnes de sensibilisations médiatiques, l'impact émotionnel de certaines affaires ont bien entendu conduit à une augmentation du nombre de signalements, mais la disparité des statistiques montre bien la difficulté du recensement du nombre réel d'enfants victimes de sévices par an. On estime également à 3 ou 4% le taux de mortalité d'enfants par sévices par an, soit environ 700 enfants. 2.2. Les enfants victimes2.2.1- AgeEnviron 40% des enfants maltraités ont moins de 6 ans. Ceci est dû à une dépendance de l'enfant à sa famille d'autant plus grande qu'il est jeune et à la scolarisation non obligatoire avant 6 ans (vie permanente au sein du milieu familial).75% des enfants maltraités ont moins de 12 ans. 2.2.2- Facteurs de risques
2.3. Les maltraitants
Le rachisToujours radiographié de face et de profil, le mécanisme le plus fréquent étant l'hyperflexion, le siège préférentiel des lésions est la charnière dorso-lombaire. Rares, elles se traduisent par un écrasement discal, signe le plus évocateur, ou par un tassement vertébral ou une luxation.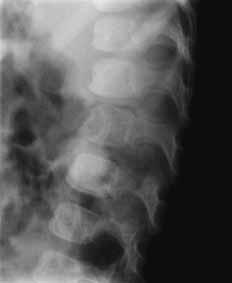
Le crâneLes incidences de base sont la face et le profil, mais Worms et Blondeau sont réalisés si des lésions occipitales ou faciales sont suspectées. Les fractures de la voûte du crâne, unique ou multiples, sont fréquentes, en particulier dans la première année de vie (80%) et sont consécutives à un traumatisme direct.
4.2. le TDMSon intérêt est majeur dans l'exploration cérébrale.Il est pratiqué au moindre doute, ou devant un tableau neurologique, afin de mettre en évidence un hématome sous-dural (HSD) (Syndrome de Tardieu) ou une contusion cérébrale. Rencontré surtout chez le petit, le HSD met en jeu le pronostic vital de l'enfant et est responsable de séquelles neurologiques. Il peut exister des HSD d'âges différents, facilement mis en évidence par les différences de densité. En dehors des traumatismes directs violents, il est dû à des accélérations-décélérations rapides de la tête, le cerveau percute ainsi sa boite crânienne ; c'est le cas des " enfants secoués ". Le TDM sera aussi utilisé dans le contrôle évolutif de ces lésions. 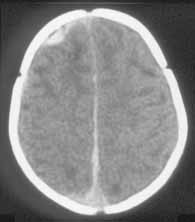
Contusion frontale gauche associée à une HSA de la faux du cerveau
Le TDM est également contributif dans l'exploration de pathologie
traumatique abdominale et thoracique. Les lésions viscérales restent
cependant très rares et sont non spécifiques de traumatismes de
maltraitance.4.3. L'IRMPratiquée par certaines équipes, elle permet également de mettre en évidence un hématome sous-dural (HSD) ou une hémorragie sous-arachnoïdienne (HSA).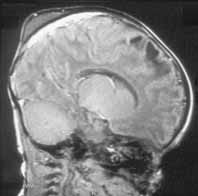
HSA récente de la faux du cerveau
4.4. La scintigraphieElle peut se justifier par sa sensibilité en particulier dans la mise en évidence de fractures de cotes, mais présente par contre des limites d'interprétation des lésions au niveau des régions métaphysaires.Elle est utilisée en imagerie complémentaire en cas de doute diagnostique. 4.5. L'échographieElle sert principalement à topographier les lésions viscérales de l'étage sous-diaphragmatique qui représentent toutefois une faible part de la pathologie traumatique rencontrée chez les enfants maltraités. Il peut exister des lésions duodénales et jéjunales, sous forme d'hématomes intra-muraux, ou des contusions des organes pleins, ces différentes lésions sont rares et non spécifiques.4.6. Les diagnostics différentielsAvant d'évoquer un diagnostic de " traumatisme non accidentel ", il convient d'éliminer d'autres pathologies dont les signes radiologiques peuvent présenter des similitudes avec ceux d'une maltraitance.C'est le cas par exemple : · du scorbut , qui présente des hématomes sous-périostés mais qui ne se rencontre qu'après 6 mois · des maladies d'ostéogénèse imparfaite comme la "maladie des os de verre " · du syndrome de Menkes (anomalie du métabolisme du cuivre), qui présente des fragments métaphysaires bilatéraux · de maladies hématologiques (hémophilie) V. LE SIGNALEMENTSon objectif essentiel est la protection de l'enfant.L'enfant maltraité est victime d'une infraction, celle-ci est prévue par l'article 309 (protégeant toutes victimes) et par l'article 312 annexe II du code pénal (spécifique aux victimes de moins de 15 ans). Par conséquent, tout citoyen a des obligations : 1. toute personne doit informer la justice de faits de violence à enfant dont il a eu connaissance (article 62, alinéa 2 du code pénal). Les personnes astreintes au secret professionnel peuvent le faire sans encourir de sanction. (article 378, alinéa 2) 2. tout citoyen a le devoir de porter secours à un mineur en situation de péril soit par son action personnelle, soit en provoquant un secours (article 63 du code pénal, la non assistance à personne en danger est répréhensible). Signaler est une décision difficile à prendre, le signalant doit surmonter différentes craintes : · celle de se tromper · celle de se mêler des affaires d'autrui · celle de " marquer socialement " une famille · celle de se retrouver mêlé à la justice Ou signaler Il existe 3 structures de recueillement de signalements : · le conseil général, par l'intermédiaire des structures sociales qui en dépendent (DPAS , PMI, ASE) · les services judiciaires (police, gendarmerie, juge des enfants) · les organismes de protection de l'enfance ; la plus connue est " Allô enfance maltraitée ", numéro vert 119 géré par le SNATEM, mais il en existe d'autres (enfance et partage, la voix de l'enfant...). Les mesures prisesLa priorité est la protection et le bien-être de l'enfant.L'hospitalisation peut être considérée comme mesure de protection de l'enfant maltraité. Le temps d'hospitalisation permettra : · d'abord de soustraire l'enfant aux sévices · de faire pratiquer les examens nécessaires à l'établissement du diagnostic · de procéder au signalement et de déclencher l'enquête · de traiter les lésions. Les mesures prises par la suite sont de 2 types : · administratives : ce sont les services de protection de l'enfance qui assurent la protection sociale de l'enfant en proposant des aides financières, des aides éducatives (AEMO) ou un placement. Ces mesures sont toujours prises en accord avec les parents. · judiciaires : elles sont prises en cas de danger grave ou de conflit avec les parents. Elles concernent : - la protection de l'enfant - la poursuite pénale du maltraitant. Selon la gravité des faits, contravention, délit ou crime, les peines seront une amende, une mise sous tutelle, un emprisonnement ou (ou /et) la déchéance des droits parentaux. (en Indre et Loire, en 1993 par exemple, 809 signalements, 184 faits établis, 4 incarcérations) Dans la pratique, il faut savoir que la juridiction se veut plus éducative que répressive, que la solution la moins traumatisante pour l'enfant sera recherchée. La tendance actuelle est à rétablir, maintenir, consolider la cohésion familiale autant que faire se peut. VII. CONCLUSIONMême si elle déclenche des sentiments de colère et d'indignation, la maltraitance des enfants reste un problème important dans notre société civilisée, souvent sous-estimé. C'est une infraction au code pénal qu'il faut donc savoir dénoncer.L'imagerie médicale joue un rôle important dans le diagnostic de maltraitance puisqu'elle permet dans un certain nombre de cas d'établir avec certitude qu'il y a eu violences sur l'enfant. LEXIQUEA.E.M.O.: Aide Educative en Milieu OuvertA.S.E.: Aide Sociale à l'Enfance D.P.A.S.: Direction de la Prévention et de l'Action Sociale O.D.A.S.: Observatoire de l'Action Sociale Décentralisée P.M.I.: Protection Maternelle Infantile S.N.A.T.E.M. : Service National d'Accueil Téléphonique pour l'Enfance Maltraitée BIBLIOGRAPHIEMANCIAUX (M.), STRAUSS (P.), 1993, L'enfant maltraité, Paris, Editions Fleurus, 696 pagesDOUET (M), ROUYER (M), 1994, L'enfant violenté, Paris, Païdos/le Centurion, 262 pages BAYLE (O), FAURE (F.), PADOVANI (J), PANUEL (M), 1996, Le traumatisme de l'enfant, Paris, Edition Vigot, 162 pages Imagerie des urgences, JFR Paris 2000, SFR, Chapitre 4, Traumatologie ostéo-articulaires de l'enfant : ce que doit connaître le radiologue, D. SIRINELLI Observatoire national de l'enfance en danger, lettre trimestrielle publiée par l'ODAS, Septembre 1999 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||